Основная функция половых органов – детородная, и очень важно, чтобы их заболевания не могли привести к бесплодию или нарушению менструальной функции. Поэтому каждая женщина должна проходить профилактические осмотры не реже 1 раза в год.
Гинекологи, работающие в клинике, помогут своевременно диагностировать и вылечить заболевание. Чем раньше выявлено заболевание, тем больше шанс его вылечить и не перевести в хроническую форму.
Что такое цервикальный канал
Внутренние женские половые органы расположены в нижней части брюшной полости и состоят из шейки матки, которая видима при осмотре в зеркалах, и тела матки, которая расположена в брюшной полости (малом тазу). От матки (от ее углов) отходят маточные трубы и под маточными трубами, с обеих сторон, расположены яичники. Шейка матки бывает цилиндрической или конической формы.

Природа многое продумала и чтобы защитить женский организм от инфекций, поступающих из влагалища, и удерживать беременность во время вынашивания, в цервикальном канале есть 2 сужения, так называемый зев (внутренний зев и наружный зев). Наружный зев врач осматривает при обследовании в «зеркалах». Точечный зев – характерен для нерожавших женщин, щелевидный – для рожавших или делавших аборт.

Внутри шейки находится цервикальный канал. Именно цервикальный канал и образует связь между наружными и внутренними органами. Именно через него может поступить инфекция из влагалища и распространиться в брюшную полость. Во время родов, шейка укорачивается и через сглаженный цервикальный канал появляется на свет ребенок. Канал, матка и влагалище образуют родовые пути.
Внутренний слой цервикального канала выстлан эпителием, который продуцирует слизь. Эпителий – гормонозависим и вырабатывает различный секрет, в зависимости от дня менструального цикла. Именно по слизи в цервикальном канале, в середине менструального цикла, врач определяет “симптом зрачка” – признак овуляции. Во время беременности, именно в цервикальном канале, эпителий образует слизь – пробку, отхождение которой является предвестником начала родовой деятельности.
При осмотре на зеркалах, врач обращает внимание на поверхность шейки матки. Если она гладкая, светло-розового цвета, то проблем нет. Врач осматривает границу эпителия шейки и эпителия цервикального канала. Если граница эпителия смещена или имеется эрозивная поверхность, врач описывает расположение и размеры выявленной патологии. Кроме визуального осмотра врач может провести пробу Шиллера с окрашиванием слизистой шейки матки йодсодержащим раствором. Кроме этого можно провести кольпоскопию.
Во время постменопаузы, а также при беременности и после родов, шейка матки претерпевает изменения. Так, во время менопаузы слизистая становится более бледной, секрет не вырабатывается, отмечается сухость во влагалище. Врач ежегодно проводит женщине соскобы на онкоцитологию специальной щеткой из цервикального канала и с поверхности шейки матки, чтобы вовремя выявить онкологические и предонкологические заболевания. При беременности шейка имеет цианотичную окраску.
Это нормальные физиологические изменения, происходящие в определенный период.
Цервикальный канал не претерпевает циклических изменений, связанных с менструальным циклом. Только в период овуляции увеличивается секреция.
Патологии цервикального канала шейки матки
Нередко в нашу клинику обращаются женщины, которые жалуются на усиление выделений из половых путей, их неприятный запах, кровянистые выделения после полового акта.
Во время осмотра врач видит только шейку матки и наружный зев цервикального канала. Основные заболевания, диагностируемые у пациенток на основании осмотра в зеркалах и микробиологического исследования:

• Цервицит, который представляет собой воспаление цервикального канала шейки матки (диагноз может быть поставлен после исследования мазков). При длительном нелеченном цервиците может произойти сращение стенок или заращение цервикального канала. Лечение цервицита сводится к назначению противовоспалительной терапии и местного лечения шейки и влагалища.
• Полипы — это доброкачественные новообразования, причиной появления которых становится все тот же воспалительный процесс. Рост полипа в цервикальном канале может быть спровоцирован гормональными нарушениями, а также травмой шейки матки во время родов или аборта. Наши врачи удаляют полипы хирургическим путем. Кроме того, назначается сопутствующая терапия. Полипы требуют оперативного лечения и после их исследования на гистологию – назначается адекватная терапия.
• Сужение, искривление цервикального канала – при проведении УЗИ малого таза, врач обязательно описывает длину и ход цервикального канала, описывает невидимую часть шейки. При выявлении или подозрении на сужение, искривление цервикального канала или частичное заращение канала – врач предлагает провести осмотр цервикального канала при помощи оптического гистероскопа. Если планируется проведение лечения бесплодия методами ВРТ, то врач, проводящий манипуляцию инсеминации или переноса эмбрионов, должен учесть все нюансы строения цервикального канала, его расположение относительно матки. При необходимости проводится бужирование цервикального канала, рассекаются синехии, проводится противовоспалительная терапия.
Про патологию видимой части шейки матки читайте в разделе КОЛЬПОСКОПИЯ.
При обнаружении патологий цервикального канала шейки матки, врач обязательно назначит вам дополнительные обследования: анализы на урогенитальные инфекции, ПАП-мазок, с помощью которого можно выявить развитие рака на ранних стадиях, кольпоскопию, биопсию и т.д.
Вы должны тщательно следить за своим здоровьем и при первых же неприятных или болезненных симптомах обращаться за помощью к гинекологу. Врачи нашей клиники имеют большой опыт работы, обширные знания и практику, поэтому обязательно помогут определить заболевание и назначат эффективное лечение. Даже если у вас нет жалоб, все равно не забывайте проходить ежегодный осмотр у специалиста: тогда вы будете знать, что с вашим здоровьем все в порядке.
Различные патологические процессы в органах, даже после полного их излечения, способны оставлять некоторые осложнения и последствия. Именно к таким неприятным осложнениям воспалительных (чаще всего) процессов и относятся синехии, которые могут образовываться в полости матки. О том, что это такое, и как они влияют на качество жизни и репродуктивную функцию, рассказано в данном материале.
Определение
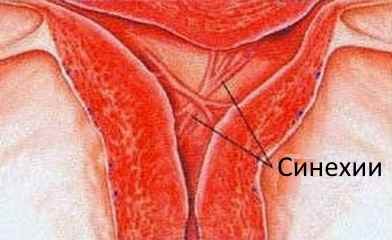
Что такое синехии в полости матки? Синехии – это медицинское название спаек, которые представляют собой новообразования из нерастяжимой соединительной ткани, которые образуются в результате воспалительных процессов и способны стягивать органы, деформировать их, перекрывать их просвет и т. д.
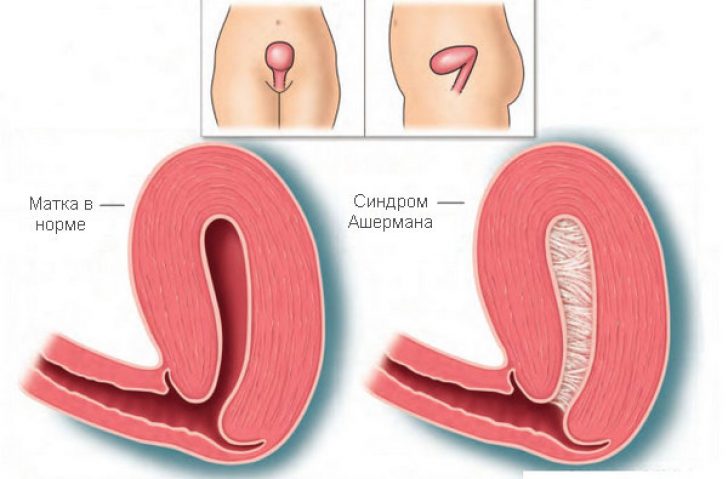
Нередко можно услышать, что в контексте этой темы упоминается такой диагноз, как Синдром Ашермана. Что это такое? Это заболевание, которое встречается только у женщин и представляет собой спаечный процесс (наличие синехий в матке).
Причины
Чаще всего такое состояние развивается в качестве осложнений после патологических и даже лечебных процессов. Среди них:
- Воспалительные процессы;
- Инфекционные процессы;
- Процессы с образованием экссудата;
- Хирургические вмешательства, чистки, аборты (если речь идет о матке и т. п.).
С технической точки зрения процесс образования спаек связан с тем, что пораженная в ходе патологического процесса или хирургического вмешательства ткань начинает заменяться другой. При таких процессах всегда образуется фиброзная соединительная ткань (она же формирует, например, шрамы и рубцы), которая не несет никаких функций.
Классификация
Данный патологический процесс можно классифицировать по-разному. Выделяют несколько типов классификаций в зависимости от тканевого состава синехий, их расположения, степени развития процесса. Такая система классификаций позволяет врачам лучше ориентироваться в процессе, а также важна для определения оптимального способа лечения.
По гистологии
Выделяется три типа синехий по тканевому составу. Они соответствуют трем стадиям синдрома.
- Легкая стадия характеризуется наличием спаек из эпителиальной ткани. Они тонкие и легко рассекаются;
- Средняя стадия характеризуется наличием более плотных, фиброзно-мышечных новообразований, плотно пророщенных к эндометрию. Рассекаются сложнее, кровоточат при повреждении;
- Тяжелая стадия выделяется тогда, когда синехии плотные, состоят из соединительной ткани и с трудом рассекаются.
В принципе, вылечить хирургически можно любую стадию, но объем и сложность вмешательства будут различны.
По распространенности
В данном случае речь идет о том, какой объем полости вовлечен в процесс.
- Первый тип характеризуется вовлеченностью до 25% полости матки, устья труб не затронуты;
- Второй тип выделяется, когда вовлечено от 25 до 75% полости, устья затронуты незначительно, слипания стенок нет;
- Третий тип – вовлечено более 75% полости, устья затронуты, могут быть слипания стенок и деформация органа.
С точки зрения беременности нежелателен любой тип патологии, однако при третьем типе зачатие еще и очень маловероятно.
По степени поражения и закрытости полостей и просветов
Это международная классификация, которую использует ассоциация гинекологов-эндоскописотов. Согласно ей выделяются 6 стадий синдрома.
- I – тонкие пленки, разрушающиеся при контакте с гистероскопом;
- II – более плотные пленки, часто одиночные;
- II-а – локализация внутри маточного зева, когда верхние отделы не затронуты;
- III – плотные множественные участки, затронуты устья;
- IV – признаки третьей стадии дополняются частичной окклюзией полости;
- V – признаки всех остальных стадий, а также наличие рубцов на стенках.
Такая классификация используется только в контексте хирургического вмешательства.
Симптомы
Признаки того, что образовались синехии в матке, могут быть различными. Но чаще всего это устойчивый болевой синдром, который возникает, преимущественно, при физических нагрузках или размещении тела в определенной позе. Кроме того, такое возможно при наполненном мочевом пузыре и во время месячных. Боли бывают резкими и острыми, высокой интенсивности, или ноющими. Обычно, они усиливаются при гиподинамии – в этом случае они могут начать появляться даже в состоянии покоя.
В зависимости от места локализации образований, могут иметься проблемы с зачатием, вплоть до бесплодия, нарушения мочеиспускания. Возможно нарушение оттока менструальной крови/. Нарушение дефекации и т. д.
Диагностика
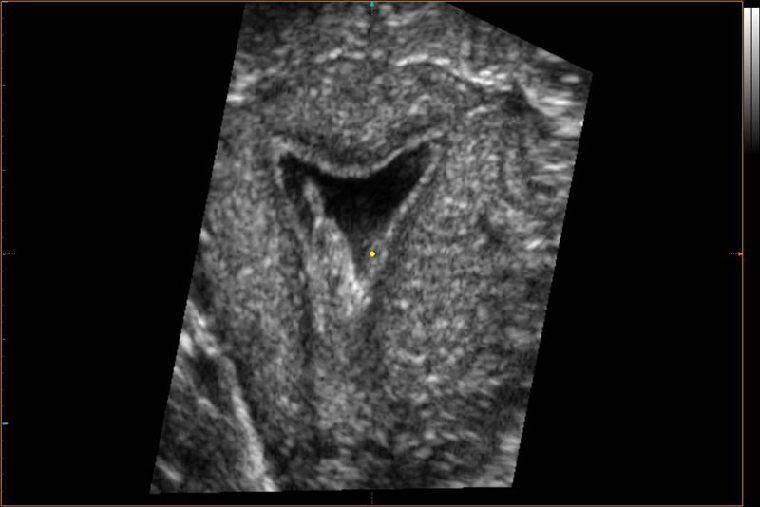
Синехии обладают отличной от других тканей матки плотностью, потому они легко визуализируются в ходе ультразвукового исследования. В ходе УЗИ можно определить как собственно место их расположения, так и степень закрытости ими органа, то насколько он деформирован и т. д.
Если необходимо в диагностических целях забрать ткани синехий на гистологию, то делается это в ходе гистероскопии. Этот же метод может применяться и для осмотра полости матки в диагностических целях (если нет препятствий для проникновения оборудования в ее полость).
Влияние на беременность
Синехии в полости матки являются серьезной проблемой при беременности. Связано это с тем, что эти нерастяжимые стяжки фактически фиксируют орган в статичном состоянии. Таким образом, стенки матки находятся на фиксированном расстоянии друг от друга. По мерее роста плода орган увеличивается и растягивается, при спайках это ведет к наличию сильных болей, гипертонуса органа, и как следствие – выкидышу или аборту по медицинским показаниям. Если пренебрегать такой рекомендацией, то теоретически может произойти даже разрыв органа.
Кроме того, спайки могут быть расположены таким образом, что деформируют плод, помещают ему расти, будут на него давить. Разрешение беременности в этом случае будет таким же, как и описанное выше. Хотя чаще всего при наличии спаек затруднено наступление беременности. Если они присутствуют в матке, то плод плохо прикрепляется, а если и прикрепляется, то случаются выкидыши на ранних этапах. Но чаще существуют проблемы еще на стадии зачатия – цервикальный канал или фаллопиевы трубы могут быть закрыты спайками.
Тем не менее, после удаления синехий можно планировать беременность. Обычно, в зависимости от индивидуальных особенностей организма и объема операции, врач рекомендует начинать попытки зачатия уже через полгода – год после удаления.
Терапия
Лечение данного состояния проводится несколькими способами и, чаще всего, комплексно, то есть применяется сразу несколько из них. Все методы можно разделить на две большие группы – радикальные и консервативные. Многое в выборе лечения зависит от того, где расположены спайки, какой они толщины, какой гистологический состав имеют.
Консервативная
Наиболее часто применяются следующие консервативные методы воздействия:
- Гинекологический массаж. Метод особенно хорош при тонких спайках, которые обладают минимальной эластичностью и имеют небольшой размер. В ходе массажа они механически растягиваются, в результате чего орган и/или его части возвращаются в свои нормальные физиологические положения, просветы органов открываются. То есть, фактически, спайка остается на месте, но больше не причиняет дискомфорта. Метод не подходит тем, кто собирается в дальнейшем рожать, а также малоэффективен при расположении спаек в устьях маточных труб, цервикального канала и т. д.;
- Физиотерапия методами СВЧ и/или УВЧ воздействия показана в тех же случаях, что и гинекологический массаж. Часто эти два метода применяются совместно. Воздействие микроволнами ведет к тому, что мелкие спайки рассасываются, те, что крупнее становятся более эластичными и больше растягиваются в ходе массажа. Метод применяется в качестве дополнительного как при радикальном, так и при консервативном лечении;
- Лечебная гимнастика – специальный комплекс физических упражнений, который разрабатывается врачом лечебной физкультуры и направлен на постепенно растяжение мелких спаек для того, чтобы они больше не причиняли дискомфорта. То есть, такой способ по принципу действия аналогичен гинекологическому массажу. Кроме того, он имеет те же показания, противопоказания и сферу применения. Чаще всего, физиотерапия, гимнастика и массаж назначаются совместно при незначительной степени развития патологии.
Все методы консервативной терапии применяются в комплексе при несильной выраженности процесса. Они не подходят тем, кто планирует беременность после удаления синехий в матке, так как фактически спайки они не удаляют, а лишь делают их такими, что при данном размере органа они дискомфорта не причиняют. Но при увеличении матки они снова дадут о себе знать. Исключением можно назвать физиотерапию – в редких случаях этот метод способствует полному рассасыванию мелких спаек, но зачастую для полного излечения его эффективности недостаточно.
Радикальная
Радикальный способ лечения предполагает хирургическое вмешательство. Оно предполагает введение в матку скальпеля и непосредственное рассечение спаек. В некоторых случаях необходимо и их полное удаление. Такое вмешательство может иметь разный уровень тяжести в зависимости от того, каким методом оно выполнялось, а выбор метода, в свою очередь, зависит от особенностей строения матки, расположения в ней спаек, их размера и т.д.
Такое вмешательство почти никогда не проводится лапартомически, так как в большинстве случаев это бессмысленно, ведь в результате такой операции могут образоваться новые спайки. Иногда проводится лапароскопическим, когда через проколы в брюшной стенке и стенку матки диаметром 1,5 см вводятся микроинструменты и камера, и с помощью них проводится операция по изображению с камеры, появляющемуся на экране.
Наименее травматичный и наиболее желательный способ – гистероскопическое рассечение – в ходе него предполагается введение трубки гистероскопа в полость матки через цервикальный канал. Через трубку вводятся инструменты и камера и проводится вмешательство. Хотя этот методы предпочтителен, использовать его можно не при любом расположении спаек.
Такое рассечение синехий в матке, обычно, дополняется курсом физиотерапии. Также могут применяться и лечебная гимнастика, и гинекологический массаж на протяжении восстановительного периода и после него. Это делается для того, чтобы предотвратить образование новых, послеоперационных спаек, и стимулировать рассасывание тех небольших, которые могли остаться после операции.
Последствия
Что будет, если лечение не проводить? Возможны следующие последствия:
- Устойчивый болевой синдром;
- Нарушение работы органов и систем, расположенных рядом;
- Деформация органа;
- Его травмы и повреждения;
- Синехия в матке при беременности приводит к выкидышу или аборту по медицинским показаниям;
- Бесплодие.
Не любые спайки ведут к таким проблемам, однако, если показания для проведения удаления есть, то пренебрегать ими нельзя даже в случае, если пациентка не планирует заводить детей.
Вывод
Синехии матки – достаточно серьезная проблема, и это состояние, которое требует лечения. Потому желательно своевременно обращаться к врачу при обнаружении у себя симптомов его наличия.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Для начала, давайте определимся с новым термином – синехии. Синехии – это патологические сращения поверхностей одного и того же органа или соприкасающихся поверхностей различных органов.
Частота внутри маточных синехий у женщин с бесплодием составляет 55%. Чаще данная патология сочетается с трубно-перитонеальным фактором бесплодия.
Механизм возникновения бесплодия при синехиях матки
Как мы знаем, полость матки является обителью внутриутробно развивающегося малыша. Потому, нарушение анатомического строения матки вызывает затруднение в имплантации оплодотворенной яйцеклетки и развитии беременности.
 Без травмы эндометрия образование синехий в полости матки даже при наличии воспаления почти невозможно. Сращения в полости матки возникают в результате механического воздействия на базальный слой эндометрия, что наиболее часто происходит при выскабливании, особенно в раннем послеродовом периоде. Внутриматочные синехии могут быть результатом оперативных вмешательств, наличия инородных тел в матке (внутриматочной спирали, остатков фрагментов плода после аборта), а также нерациональных врачебных манипуляций в полости матки (внутриматочное введение различных медикаментов с лечебной целью).
Без травмы эндометрия образование синехий в полости матки даже при наличии воспаления почти невозможно. Сращения в полости матки возникают в результате механического воздействия на базальный слой эндометрия, что наиболее часто происходит при выскабливании, особенно в раннем послеродовом периоде. Внутриматочные синехии могут быть результатом оперативных вмешательств, наличия инородных тел в матке (внутриматочной спирали, остатков фрагментов плода после аборта), а также нерациональных врачебных манипуляций в полости матки (внутриматочное введение различных медикаментов с лечебной целью).
Второй важнейший фактор образования внутриматочных синехий — хронический эндометрит. У женщин с первичным бесплодием и отсутствием в прошлом каких-либо манипуляций в полости матки, внутриматочные синехии — являются следствием только одного специфического патологического процесса — туберкулёзного эндометрита.
Диагностика
Клиническая картина и жалобы:
 Важной информацией для врача гинеколога является наличие в прошлом выскабливания полости матки по поводу искусственных или самопроизвольных абортов, а также, другие врачебные внутриматочные манипуляции. Женщины с синехиями в полости матки часто предъявляют жалобы на боли в низу живота, усиливающиеся в дни менструаций. Интенсивность болей может быть различной. Большей интенсивности боли достигают при синехиях, локализованных в нижней трети матки и цервикальном канале, затрудняющих отхождение менструальных выделений. Если отток менструального отделяемого не нарушен — боль не выражена.
Важной информацией для врача гинеколога является наличие в прошлом выскабливания полости матки по поводу искусственных или самопроизвольных абортов, а также, другие врачебные внутриматочные манипуляции. Женщины с синехиями в полости матки часто предъявляют жалобы на боли в низу живота, усиливающиеся в дни менструаций. Интенсивность болей может быть различной. Большей интенсивности боли достигают при синехиях, локализованных в нижней трети матки и цервикальном канале, затрудняющих отхождение менструальных выделений. Если отток менструального отделяемого не нарушен — боль не выражена.
Жалобы на изменение характера менструаций предъявляют многие пациентки с внутриматочными синехиями. Менструации становятся менее обильными и менее продолжительными. При значительных поражениях эндометрия — проходят в виде «мазни». В особо тяжёлых случаях, при полном заращении полости матки или цервикального канала исчезают менструации (маточная форма). У пациенток с атрезией (заращением) цервикального канала и отсутствием полного поражения эндометрия, c нормальной функцией яичников возникают жалобы на повторяющиеся каждый месяц циклические боли внизу живота в дни предполагаемой менструации.
Инструментальные методы исследования:
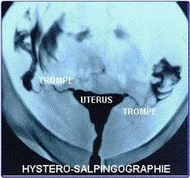 • Рентгенологические методы: производится методом гистеросальпингографии – с введением в полость матки контраста и серией рентгенологических снимков. Признаками синехий является дефекты наполнения или полное отсутствие наполнения матки контрастом.
• Рентгенологические методы: производится методом гистеросальпингографии – с введением в полость матки контраста и серией рентгенологических снимков. Признаками синехий является дефекты наполнения или полное отсутствие наполнения матки контрастом.
• УЗИ. Диагностическая ценность УЗИ для выявления внутри маточных синехий составляет 60-70%. Женщинам с аменореей и подозрением на внутриматочные синехии лучше проводить УЗИ в дни предполагаемых менструаций, а при сохранённом менструальном цикле дважды: на 8-12 день цикла и в конце цикла. При УЗИ синехии могут выглядеть как перетяжки, деформирующие полость матки.
• Эхогистеросальпингоскопия. После расширения полости матки жидкой средой внутриматочные синехии визуализируются как гиперэхогенные включения, перетяжки, которые деформируют полость. Диагностическая ценность метода в выявлении внутриматочных синехий достигает 96%.
• Магниторезонансная томография. При необходимости можно применять для диагностики внутриматочных синехий.
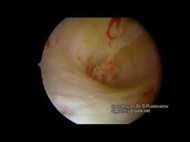 • Гистероскопия. При подозрении на синехии проводят в стационаре в первую фазу менструального цикла. В этот период на фоне тонкого эндометрия в полости матки хорошо видны внутриматочные синехии.
• Гистероскопия. При подозрении на синехии проводят в стационаре в первую фазу менструального цикла. В этот период на фоне тонкого эндометрия в полости матки хорошо видны внутриматочные синехии.
Лечение
Медикаментозная предоперационная подготовка
 Эффективным является лишь хирургическое лечение, однако медикаментозно производится предоперационная подготовка и послеоперационное лечение.
Эффективным является лишь хирургическое лечение, однако медикаментозно производится предоперационная подготовка и послеоперационное лечение.
Предоперационная подготовка. Целью предоперационной подготовки к гистерорезектоскопии является — создание обратимой атрофии эндометрия для обеспечения оптимальных условий хирургического вмешательства. Осуществляется она гормонально активными препаратами, влияющими на состояние эндометрия. Производится подавление роста и созревания эндометрия.
 Хирургическое вмешательство
Хирургическое вмешательство
Хирургическая операция по устранению внутриматочного спаечного процесса и восстановление проходимости полости матки называется гистерорезектоскопия. Данная операция производится при помощи специальной эндостокической аппаратуры чрезвлагалищным доступом.
Раннее восстановительное лечение начинают с первых суток послеоперационного периода, используя физические и медикаментозные методы.
• Антибактериальная терапия показана в раннем послеоперационном периоде.
• Физиотерапия улучшает процессы заживления, повышает местный иммунитет, препятствует образованию новых внутриматочных синехий и развитию спаечного процесса в малом тазу. Лечение начинают не позднее 36 часов после операции. Используют переменное магнитное поле низкой частоты, постоянное магнитное поле, токи надтональной частоты, лазерное воздействие.
Какое лечение назначается после операции?
 • Повторный курс физиотерапии начинают с 5-7-го дня следующего после операции менструального цикла. Количество курсов физиотерапии определяют индивидуально. При необходимости проводят до трёх курсов с промежутком между ними не менее 2 месяцев.
• Повторный курс физиотерапии начинают с 5-7-го дня следующего после операции менструального цикла. Количество курсов физиотерапии определяют индивидуально. При необходимости проводят до трёх курсов с промежутком между ними не менее 2 месяцев.
• Циклическая или заместительная гормональная терапия (ЗГТ). Производится при лечении женщин с внутриматочными синехиями, возникшими на фоне хронического воспалительного процесса. ЗГТ способствует полноценному восстановлению слизистой оболочки матки и её полноценному отторжению во время менструации, препятствует повторному образованию синехий в полости матки, улучшает обменные процессы в тканях эндометрия матки, что создает благоприятную среду для наступления беременности.
• Иммуномодуляторы подбирают с учётом показателей иммунного и интерферонового статусов, определённых перед началом хирургического и медикаментозного лечения.
После окончания восстановительного лечения проводят дополнительное обследование, заключающееся в оценке состояния полости матки. По данным рентгенологического обследования, эхогистеросальпингоскопии или контрольной гистероскопии составляется объективная картина достигнутых результатов. В случаях неполного разделения внутриматочных синехий проводят повторное оперативное вмешательство и последующее консервативное комплексное лечение.
При отсутствии патологических изменений в полости матки пациентку наблюдают в течение 6 месяцев (период ожидания наступления беременности). Динамическое наблюдение подразумевает контроль овуляции и ультразвуковой мониторинг состояния эндометрия в течение менструального цикла.
Выжидательная тактика в течение 6 месяцев показана при условии наличия овуляции, отсутствием бесплодия у мужчины, и адекватном месячном цикле. В случае несоответствия ультразвуковых параметров эндометрия обильности менструальных выделений необходимо повторить лечебное воздействие, направленное на улучшение трофических процессов в матке (физиотерапевтическое и гормональное лечение).
При выявлении дефектов овуляции проводят её стимуляцию в течение четырёх последовательных циклов. Если в течение указанного периода времени беременность не наступила, необходимо дополнительное обследование для выявления и анализа причин безуспешного лечения.
Автор: Ткач И.С. врач, хирург офтальмолог

